Manejo Ictus arterial isquémico posnatal
El tratamiento del ictus en los lactantes y niños, esta poco estudiado y protocolizado dada la escasez de estudios con alto nivel de evidencia en niños debido a la dificultad para encontrar un número significativo de casos
Los objetivos del tratamiento del ictus isquémico engloban tanto preservar la función neurológica tras la isquemia aguda, como, prevenir a largo plazo un segundo accidente cerebrovascular, que ocurre en del 10% al 25% de los niños con un ictus isquémico (Roach S et al; 2008).
Debido a la relativa infrecuencia del ictus infantil no se han podido realizar trabajos con un significativo de casos para establecer conclusiones sobre el manejo con un alto nivel de evidencia. Por eso han surgido varias guías de manejo basadas en opiniones de expertos y extrapolaciones de datos de adultos,
Las guías de las que hablamos han sido 3: La mas antigüa, publicada en 2004 por el Royal College of physicians, (Paediatric Stroke Working Group. 2004), la propuesta por la American College of Chest Physicians Evidence-Based Clinical Practice Guidelines (Monagle, 2008) y la presentada por la American Heart Association (AHA) (Roach S, 2008).
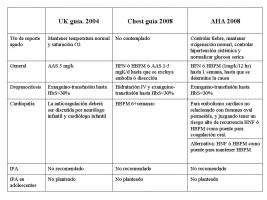
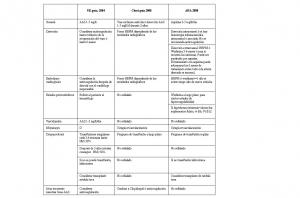
En las tablas 1 y 2 se contemplan lo que recomiendan las guías adjuntas en el momento agudo y para transtornos específicos.
TRATAMIENTO INICIAL DE SOPORTE
Las medidas de soporte inicial para el ictus isquémico deben incluir el control térmico para evitar la hipertermia (mantener una temperatura normal ó baja), el mantenimiento de una oxigenación normal, el control de la hipertensión arterial sistémica y la normalización de los niveles de glucosa (Paediatric Stroke Working Group, 2004). Las cifras de glucemia mayores de 140 mg/dl en las primeras 24 horas del ictus isquémico se han asociado con un peor pronóstico; por lo tanto, se debe tratar con insulina ante cifras por encima de este nivel, con adecuada vigilancia para evitar la hipoglucemia. Todos estos factores pueden afectar la perfusión cerebral, repercutiendo en la zona de penumbra (Castro, Vázquez; 2008).
La corrección de la hipoxemia es importante en todos los niños, para intentar disminuir la penumbra isquémica. Se recomienda lograr una saturación de O2 igual o mayor de 92%, monitorizada con pulsoximetría. Pero no hay evidencia científica, que apoye el uso de oxigenoterapia suplementaria en aquellos pacientes con saturaciones de oxigeno en rangos normales (Roach S et al; 2008).
En ausencia de crisis clínicas o electroencefalográficas, la administración profiláctica de medicamentos antiepilépticos en niños con ictus isquémico no es necesaria. Pero están indicados si aparecen crisis convulsivas ó si se considera que el paciente posee riesgo de presentarlas (Roach S et al; 2008).
El tratamiento con fibrinolisis intravenosa ó intraarterial se abordará mas adelante.
TRATAMIENTO PARA LA PREVENCIÓN SECUNDARIA DE RECURRENCIA
La anticoagulación con heparinas de bajo peso molecular (HBPM) es útil para la anticoagulación a largo plazo de los niños con un riesgo importante de embolia recurrente, trombosis de senos venosos y estados de hipercoagulabilidad.
La HBPM (Enoxaparina) se administra a niños por vía subcutánea con una dosis de 1mg/kg cada 12 horas (o en los recién nacidos, 1,5 mg/kg cada 12 horas). Los niveles de factor anti-Xa se utilizan para controlar la HBPM. El rango terapéutico de factor anti-Xa es 0,5 a 1,0 U/ml en una muestra extraída 4 a 6 horas después de la dosis subcutánea. Una vez que se consigue un nivel terapéutico inicial, se repiten niveles semanalmente durante la estancia hospitalaria y posteriormente cada 3-4 semanas en pacientes ambulatorios bajo tratamiento (Roach S et al; 2008). Debido a que la HBPM se elimina por vía renal, su uso en pacientes con insuficiencia renal requiere una estrecha vigilancia.
Para la anticoagulación a largo plazo en pacientes con factores de riesgo de trombosis se recomienda el uso de anticoagulantes orales (antagonistas de vitamina K, como la warfarina) por su facilidad de administración (Paediatric Stroke Working Group, 2004). El efecto anticoagulante de la warfarina se produce normalmente de 36 a 72 horas después del inicio de tratamiento. Es importante mantener un INR entre 2.0-3.0 para estar en rango terapéutico. El riesgo de hemorragia grave es < 3,2% por paciente/año en los niños portadores de válvulas protésicas anticoagulados (Roach S et al; 2008). En los niños con ictus, el riesgo de complicaciones hemorrágicas graves no ha sido establecida. Es importante un seguimiento a largo plazo por riesgo de osteopenia con el uso prolongado de anticoagulantes orales (Roach S et al; 2008).
La aspirina (ácido acetilsalicílico) se utiliza con frecuencia en los niños para la prevención secundaria del ictus recurrente (Paediatric Stroke Working Group, 2004). En los adultos, la aspirina reduce el accidente cerebrovascular recurrente aproximadamente de un 25% y es equiparable al uso de warfarina para la prevención de nuevos eventos isquémicos. Desafortunadamente, en la población pediátrica no disponemos de estos datos. Por lo que actualmente se recomiendo el uso de aspirina con una dosis de 3 a 5 mg/kg por día, con la reducción de la dosis de 1 a 3 mg/kg si se objetivan problemas gástricos o epistaxis prolongada. El tratamiento usualmente se recomienda un mínimo de 3 a 5 años (Roach S et al; 2008).
En los niños que toman aspirina para la prevención del ictus, es razonable vacunar contra la varicela y la administración de una vacuna contra la gripe anual, para reducir el riesgo de síndrome de Reye. Se recomienda suspender la aspirina durante la gripe y las infecciones por varicela y sustituirla por Clopidogrel (Roach S et al; 2008).
Históricamente, el segundo antiagregante más utilizado en niños es dipiridamol en dosis de 2 5 mg.kg/d. Sin embargo, el clopidogrel está siendo utilizado con mayor frecuencia en los niños. Se recomienda vigilancia periódica de la función hepática y renal. La dosis de 0,2 mg/kg /d alcanza un nivel de antiagregación plaquetaria similar a la de los adultos que tomaban la dosis estándar de 75 mg/d (Roach S et al; 2008).
TROMBOLISIS
La terapia trombolítica no se recomienda generalmente en pacientes menores de 18 años. La American Heart Association solo acepta el uso de esta terapia en el ámbito de los ensayos clínicos. En contraste, la Organización Europea para el ictus isquémico en población pediátrica, sugieren que el rt-PA intravenoso puede ser administrado en pacientes seleccionados menores de 18 años (Grunwald IQ et al 2011), (Roach S et al; 2008).
Se ha utilizado el activador tisular del plasminógeno (aTP) en los niños con ictus isquémico pero se desconoce la seguridad y eficacia de la trombolisis intravenosa o intraarterial en la población pediátrica (Monagle et al; 2008). La trombolisis requiere dosis altas incrementando el riesgo de hemorragia. Por lo que hasta la fecha no se recomienda el uso de aTP en niños con ictus isquémico. Sin embargo, en adolescentes mayores y en pacientes con trombosis de senos venosos su uso podría ser considerado. En el consenso de CHEST 2008 sugieren que aquellas trombolisis realizadas con activador del plasminógeno tisular (tPA) debe ser complemendas con plasminógeno (asociando plasma fresco congelado) antes del inicio del tratamiento (Monagle et al; 2008).
Se están realizando múltiples estudios en relación a la trombolisis en niños y el panorama sugiere que será una terapéutica útil en el manejo de los eventos vasculares cerebrales isquémicos en la población pediátrica (Grunwald IQ et al 2011). En conclusión, en la actualidad, la terapia con ATPr puede ser efectiva en la trombolisis de trombos intravasculares en niños, pero está relacionada con un bajo margen de seguridad y se desconoce el balance del riesgo-beneficio (Grunwald IQ et al 2011), (Monagle et al; 2008). Por lo que se requieren mas estudios clinicos para poder recomendar su uso rutinariamente.
Existen nuevos dispositivos de recanalización mecánica que proporcionan una recanalización inmediata, sin la necesidad de terapia trombolítica (Grunwald IQ et al 2011). En principio, la recanalización mecánica, se puede utilizar en pacientes fuera de la ventana terapéutica de trombolisis y reduce el número de sangrados asociados a esta última (Grunwald IQ et al 2011). Actualmente este tratamiento carece de ensayos clínicos, que recomienden su uso en la población pediátrica, pero parece ser una herramienta terapéutica prometedora.
TRATAMIENTO EN SITUACIONES ESPECIALES
PACIENTE CON ANEMIA FALCIFORME:
El tratamiento agudo del ictus isquémico en paciente con anemia falciforme tiene que incluir una hidratación óptima, corrección de la hipoxemia, y la corrección de la hipotensión sistémica, junto con los demás puntos mencionados anteriormente. Se debe realizar exanguinotransfusión urgente para reducir HbS a menos de 30% y aumentar la hemoglobina a 10-12.5 g/dl. Si la exanguinotransfusión se va a retrasar más de 4 horas o si el paciente presenta anemia severa (por secuestro esplénico o crisis aplásica) se deberá realizar de manera urgente transfusión de sangre. Las transfusiones periódicas útiles para reducir el porcentaje de HbS son eficaces para reducir el riesgo de ictus en niños de 2 a 16 años de edad. En aquellos pacientes en los cuales no se puedan realizar transfusiones a largo plazo, la hidroxiurea puede ser considerada, como tratamiento alternativo (Roach S et al; 2008).
Los procedimientos de revascularización quirúrgica puede ser valorarse en los pacientes que no responden ante los tratamientos previos, siendo el último recurso en los niños con anemia falciforme (Grunwald IQ et al 2011).
BIBLIOGRAFIA
- Castro P, Vázquez M . 2008. Accidentes cerebrovasculares en el niño y en el adolescente, In protocolos de Neuropediatria, Asociación española de Pediatria. URL: http://www.aeped.es/sites/default/files/documentos/35-acv.pdf
Ultimo acceso 25 febrero 2012
- Grunwald IQ, Walter S, Fassbender K, Kühn AL, Hartmann KM, Wilson N, Sievert H. 2011. Ischemic stroke in children: new aspects of treatment., J Pediatr. Sep ;159(3):366-70.
- Monagle, Chalmers, Chan, 2008, Antithrombotic Therapy in Neonates and Children, American College of Chest, Physicians Evidence- Based Clinical Practice Guidelines (8th Edition) Chest / 133 / 6 / june, supplement .
- Paediatric Stroke Working Group. 2004. Stroke in childhood: clinical guidelines for diagnosis, management and rehabilitation, URL: http://bookshop.rcplondon.ac.uk/details.aspx?e=156. Ultimo acceso 14 enero 2012
- Roach S, Golomb MR, Adams R, Biller S, et al. 2008. Management of Stroke in Infants and Children : A Scientific Statement From a Special Writing Group of the American Heart Association Stroke Council and the Council on Cardiovascular Disease in the Young . Stroke, 39:2644-2691.